Numerosi studi dimostrano ormai chiaramente come, soprattutto in caso di patologie croniche, gestire un paziente che risulti collaborativo e che “partecipi” al proprio percorso di cura, risulti decisivo ai fini del successo terapeutico. Non si tratta solo di aderenza alla terapia prescritta, ma anche di collaborare con il team di persone a cui si è affidati, fornendo loro elementi preziosi che possano orientare le future scelte terapeutiche.

Sotto questo punto di vista il diabete di tipo II (quello non insulino-dipendente) ha fatto un po’ da apripista diventando la prima patologia cronica ad essere gestita da un team di cura multidisciplinare integrato e soprattutto in cui il paziente è chiamato a diventare parte attiva del processo di cura. I pazienti diabetici sono spesso invitati a stilare un diario clinico quotidiano che riporti dati relativi alla dieta, alle misurazioni glicemiche, all’esercizio fisico e alla somministrazione dei farmaci. In altre parole il paziente è parte attiva del network di cura. Questa partecipazione (empowerment) risulta anche decisiva perché il paziente, in ogni momento del suo percorso di cura, comprende l’importanza delle proprie azioni (rispetto di un sano stile di vita, aderenza terapeutica, costanza nell’esecuzione delle misurazioni della glicemia, etc.) e di come esse influiscano sul suo stato di salute e quindi è motivato nel seguire le indicazioni del team di cura non solo perché gli sono state prescritte ma perché quotidianamente ne riscontra i risultati.
Il modello diabete, ed il successo che l’empowerment dei pazienti ha portato sui risultati terapeutici, ha fatto sì che nella gestione di tutte le patologie croniche si aspirasse all’adozione di un modello simile dando vita a quella che oggi viene definita medicina partecipativa. Purtroppo però, l’organizzazione tradizionale delle visite periodiche ambulatoriali e del monitoraggio dei pazienti affetti da patologie croniche, che prevede tempi lunghi tra una visita e la successiva con tempi sempre più brevi da dedicare alle singole visite, a volte non sufficienti per discutere dettagli o diari clinici, ha spesso complicato l’adozione di modelli basati sull’empowerment del paziente. In questo scenario l’adozione della telemedicina sembra poter riscrivere le regole di contatto medico-paziente consentendo più facilmente l’empowerment del paziente.
Telemedicina con e senza empowerment del paziente
Se consultiamo le ottime Linee di Indirizzo Nazionali sulla Telemedicina, approvate dal Ministero della Salute nel lontano 2012, possiamo già notare che nell’intento classificativo si distinguono due principali tipologie di pratiche di telemedicina: quelle senza e quelle con empowerment del paziente. Le prime che comprendono principalmente Televisita, Teleconsulto e Telecooperazione Sanitaria afferiscono alla cosiddetta Telemedicina specialistica; possono avvenire tra medico e paziente oppure tra medici e altri operatori sanitari. Riproducono per via telematica l’approccio medico tradizionale. Non sono finalizzate alla raccolta di informazioni ma semplicemente a connettere medico e paziente o medici tra loro al fine di riprodurre i modelli tradizionali di medicina.
Le seconde comprendono invece i concetti più estesi di Telesalute e Teleassistenza. La Telesalute prevede un ruolo attivo del medico (presa in carico del paziente) e un ruolo attivo dei pazienti (empowerment) specialmente se affetti da patologie croniche. Per Teleassistenza, si intende un sistema socio-assistenziale per la presa in carico della persona anziana o fragile a domicilio, tramite la gestione di allarmi, di attivazione dei servizi di emergenza, di chiamate di “supporto” da parte di un centro servizi o più recentemente di una piattaforma dotata di Intelligenza artificiale. La Teleassistenza ha un contenuto prevalentemente sociale, con confini sfumati verso quello socio-sanitario, con il quale dovrebbe connettersi al fine di garantire la continuità assistenziale.
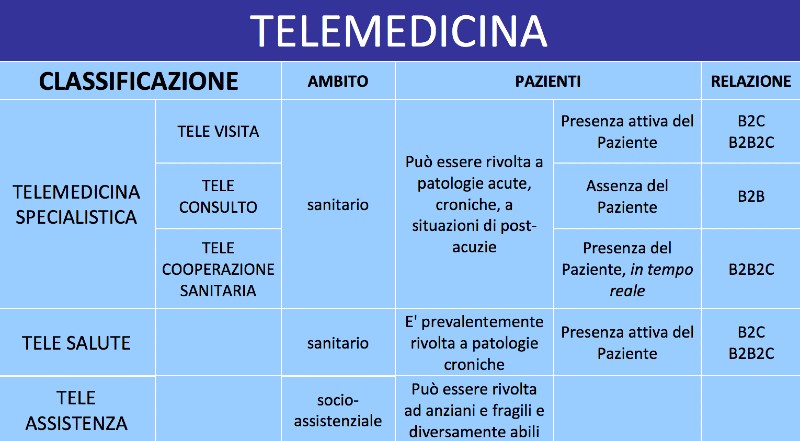
Sia in ambito di Telesalute, ma più recentemente anche in caso di Teleassistenza è possibile monitorare a distanza i principali parametri vitali dei pazienti, in questo caso si parla di Telemonitoraggio. Oggi assistiamo ai primi tentativi di utilizzo della Telesalute e del Telemonitoraggio per gestire i pazienti cronici al proprio domicilio evitando inutili accessi ai centri ospedalieri, per i controlli periodici, tra l’altro oggi sotto pressione per il fenomeno COVID-19. Queste prime sperimentazioni hanno subito mostrato che, gestendo in questo modo i pazienti, essi diventano partecipi della loro cura e automaticamente viene ad instaurarsi un processo di empowerment con un miglioramento dei risultati di cura e una ottimizzazione dei costi di gestione.
leggi anche
Come il Digital Healthcare può aiutare a mitigare gli effetti collaterali del distanziamento sociale

Da medicina spot a medicina continua
I nuovi scenari, che prevedono l’utilizzo di telemedicina, hanno anche spostato l’orizzonte organizzativo da un modello di medicina spot, in cui il paziente era esposto all’attenzione delle cure mediche solo in determinati intervalli nei quali, se poteva e se gli veniva concesso il tempo, poteva esporre gli eventi clinici intercorsi tra un controllo ed il successivo, ad un modello di sorveglianza continuativa in cui i dati (sia clinici che in forma di diari elettronici), grazie al telemonitoraggio, arrivano continuamente all’attenzione del clinico. E’ infatti oggi possibile, grazie a piattaforme dotate di intelligenza artificiale, gestire la sorveglianza e prendere decisioni estemporanee non per forza legate alle visite programmate in maniera tradizionale. La differenza è sostanziale, grazie alla tecnologia oggi lo specialista si accorge subito se qualcosa non va bene e può immediatamente contattare il paziente e interagire con esso senza dover aspettare la visita successiva. Inoltre è possibile personalizzare frequenze di controllo e priorità di accesso alle strutture ospedaliere ottimizzando in maniera decisa i costi di gestione del follow-up dei pazienti ambulatoriali cronici.
L’inizio di un percorso da cui non è possibile tornare indietro
Lo scenario del COVID-19 ha dunque accelerato una vera e propria rivoluzione sanitaria che vedrà nel futuro lo sviluppo del concetto di Telesalute. Grazie alla possibilità per i medici di ottimizzare la gestione dei pazienti cronici (soprattutto gli anziani fragili) e per i pazienti di diventare partecipi del loro percorso di cura e convivenza con la propria patologia cronica. I risultati saranno quelli di aumentare la circolazione dei dati clinici e non dei pazienti favorendo tra l’altro la raccolta organizzata di tutte le esperienze cliniche. I benefici in termini economici ed organizzativi saranno così solidi e visibili da impedire qualsiasi ritorno alla vecchia gestione che risulterà essere non solo meno sicura ma anche più costosa. Nei prossimi anni, guardandoci alle spalle, ci accorgeremo di come fossero frammentati i nostri modelli di cura e di come spesso le azioni cliniche fossero duplicate costose ed inefficienti.
I contributi firmati riflettono l’opinione dell’autore e non necessariamente la posizione di Takeda
© RIPRODUZIONE RISERVATA




